El medio ambiente, la genética, la calidad de vida y la atención en salud son determinantes fundamentales para el crecimiento y desarrollo físico, mental y social adecuado de los niños. La alimentación de las gestantes tiene un impacto sobre el crecimiento, la maduración y el desarrollo fetal (1) que trasciende a la etapa neonatal y durante la primera infancia, por lo que la alimentación saludable durante esta etapa, en términos de calidad, cantidad y variedad de los alimentos de acuerdo con los grupos nutricionales es fundamental.
La alimentación saludable es aquella que satisface las necesidades de energía y nutrientes en todas las etapas de la vida, considerando su estado fisiológico y velocidad de crecimiento en todas las etapas de la vida. Promueve el suministro de nutrientes de la madre al feto, la práctica de la lactancia materna, e incluye alimentos ricos en nutrientes en la alimentación complementaria y se caracteriza por ser una alimentación completa, equilibrada, suficiente, adecuada, diversificada e inocua que previene la aparición de enfermedades asociadas con una ingesta deficiente o excesiva de alimentos. (2)
Las guías alimentarias (GABAS) son una importante herramienta educativa e informativa, cuyo objetivo principal es contribuir al fomento de estilo de vida saludables, al control de las deficiencias o excesos en el consumo de alimentos y a la reducción del riesgo de enfermedades relacionadas con la alimentación, promoviendo practicas saludables a través de un conjunto de mensajes que brindan orientación a la población colombiana.

La atención alimentaria para la buena nutrición de las niñas y niños ocurre primariamente en el hogar, por lo cual se halla relacionada en la ruta con las atenciones de “formación y acompañamiento a la familia”, indicando las acciones a emprender en el hogar, como la lactancia materna, la alimentación complementaria y los hábitos saludables, entre otras; sin embargo, también incorpora acciones en los servicios de salud a los que acuden las familias en busca de soluciones a los problemas alimentarios y nutricionales de la niñez y en los centros educativos y centros de desarrollo infantil.
La lactancia materna es fundamental como factor protector para la desnutrición porque brinda los requerimientos nutricionales necesarios para los recién nacidos y la práctica de manera exclusiva hasta los seis meses de edad, favorece el vínculo madre – hijo, la adecuada alimentación y futuros procesos de masticación y fonación (3). Así mismo, la leche materna posee factores inmunológicos que protegen a los niños de infecciones y otras enfermedades (4), así como ofrece protección a la mujer a corto y largo plazo.



Adaptado. Elaborado por : Martha Cecilia Prada. Enfermera perinatóloga. Fuente: Breastfeeding and the Benefits of lactation for women’s health. https:/www.scielo.br/pdf/rbgo/v40n6/0100-7203-rbgo-40-06-00354.pdf





Tanto la posición del bebé como de la madre y el agarre del pecho por parte del bebé son puntos fundamentales para el logro y mantenimiento de la lactancia (20):


Las posiciones deben buscar la comodidad de la madre y su hijo, así como suplir las necesidades específicas relacionadas con el agarre, condiciones anatómicas del pecho o la boca del bebé, el tamaño de los pechos y cualquier situación especial del binomio (22).
Indíquele a la madre que:
Algunos signos de abre en el bebé pueden manifestarse por aumento de la alerta o actividad, movimientos rápidos de los ojos, movimientos de búsqueda, llevarse la mano a la boca, chupeteo, chasquidos de lengua y quejidos; el llanto es un indicador tardío de hambre.
La lactancia materna no requiere horarios, por el contrario, esta debe ser a libre demanda del niño. En los primeros días se debe amamantar sin restricciones y es normal que el recién nacido mame 12 o más veces en 24 horas; esta frecuencia ayuda a establecer y mantener un adecuado suministro de leche.
Debe dejarse mamar del primer pecho hasta que lo suelte espontáneamente antes de ofrecer el segundo pecho, se debe procurar dar la leche final producida por el pecho, ya que esta cambia durante cada lactada y la leche final posee mayor concentración de grasa, la cual saciará al bebé. Después de algunos minutos, la madre puede ofrecer el otro pecho. La madre debe iniciar siempre por el pecho del cual no le ha ofrecido la leche materna.
Una diuresis de seis o más pañales en 24 horas hacen suponer una ingesta adecuada de leche. Es normal cierta pérdida de peso neonatal debida a la eliminación del exceso de fluidos, si la lactancia es adecuada, la pérdida de peso se minimiza y la recuperación comienza al 4° día, observándose una ganancia adecuada del peso. Alrededor del tres por ciento de los recién nacidos a término pierden más del 10% del peso y requieren una observación cuidadosa en el servicio y apoyo para mejorar la frecuencia y la eficacia del amamantamiento.

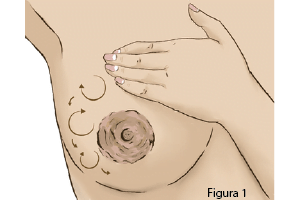
Realiza un masaje desde el tórax hacia el pezón, y luego movimientos circulares con los dedos en un mismo punto.

Frota cuidadosamente el pecho desde la parte superior hacia el pezón de manera que produzca cosquilleo.
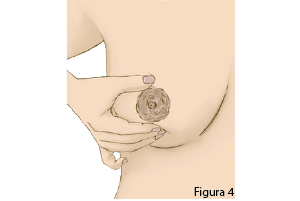
Sacude suavemente ambos senos, inclinándose hacia delante. La fuerza de gravedad ayuda a la bajada de la leche.
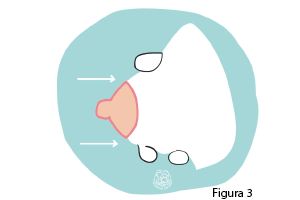
Prepara tus manos ya limpias. Junta los cuatro dedos y separa el pulgar. Sostén el seno entre tus dedos en forma de C, con el pulgar colocado arriba, más o menos a una o dos pulgadas de distancia del pezón.

Presiona la mama hacia adentro, en dirección a tus costillas o tórax para que tu presión empuje detrás de los conductos o las cámaras galactóforas.
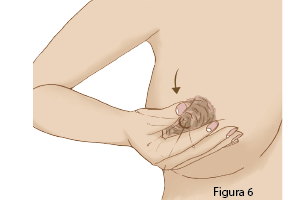
Entonces ya todo está listo para rodar el pulgar y los dedos que están sosteniendo el seno hacia el pezón, pero solo llega hasta la areola.
RefErencia 24.

Imagen tomada de: https://portal.guiasalud.es/wp-content/uploads/2020/01/gpc_560_lactancia_osteba_anexo_13.pdf
Lawrence, RA; Lawrence, RM. Breastfeeding: a guide for the medical profession. 2016. 8ª ed. Elsevier. Philadelphia.
De acuerdo con la OMS y UNICEF (26), un número pequeño de afecciones maternas y del recién nacido podría justificar la recomendación que no amamante o que introduzca los sucedáneos de manera temporal o permanente.
Estas afecciones, que se relacionan a muy pocas madres y sus bebés, se mencionan a continuación, junto a otras condiciones maternas que, aunque serias, no son razones médicas para el uso de sucedáneos de la leche materna:
Para consultar si un medicamento, planta u otra sustancia es compatible o no con la lactancia materna puede consultar la página: http://www.e-lactancia.org/
Los problemas asociados a la lactancia materna pueden estar relacionados con la madre o con el lactante. Es fundamental su identificación temprana dado que estos pueden conllevar al abandono de la práctica.
El manejo de los problemas puede solucionarse desde la simple corrección de la posición de la madre y el lactante o mejora del agarre, sin embargo, algunos pudieran avanzar hasta requerir manejo intrahospitalario, por lo que se insiste en la realización de una consejería y acompañamiento oportuno y eficaz.
Los problemas asociados a la lactancia materna más frecuentes son:


1. F. J. Sánchez-Muniz, et al. Maternal nutrition during pregnancy conditions the fetal pancreas development, hormonal status and diabetes mellitus and metabolic syndrome biomarkers at birth. Recuperado a partir de http://dx.doi.org/10.3305/nh.2013.28.2.6307.
2. Instituto Colombiano de Bienestar Familiar (ICBF). Guías alimentaras basadas en alimentación menores de dos años. 2018;7–12. Available from: https://www.icbf.gov.co/sites/default/files/gabasmenor2anos_infografia_2018.pdf
3. Viamonte K, Tames A, et al. Lactancia materna y desnutrición en niños de 0 a 6 meses. Revista Cubana de Medicina, 2018.
4. Gura T. Nature’s first functional food. Science. 2014 Aug 15;345(6198):747-9. doi:10.1126/science.345.6198.747. PMID: 25124424.
5. Organización Mundial de la Salud (OMS), Fondo de las Naciones para la Infancia (UNICEF). Metas mundiales de nutrición 2025. Documento normativo sobre lactancia materna. Recuperado a partir de https://apps.who.int/
6. Jones G, Steketee RW, Black RE, Bhutta ZA, Morris SS; Bellagio Child Survival Study Group. How many child deaths can we prevent this year? Lancet. 2003; 362:65-71.
7. Moore ER, Bergman N, Anderson GC, Medley N. Early skin-to-skin contact for mothers and their healthy newborn infants. Cochrane Database of Systematic Reviews 2016, Issue 11. Art. No.: CD003519. DOI: 10.1002/14651858.CD003519.pub4.
8. Ministerio de Salud y Protección Social – Colciencias. Guía de Práctica Clínica del Recién Nacido Sano. Colombia, 2013.
9. Maureen r. Keefe. Rn, phd. The Impact of Infant Rooming-In on Maternal Sleep at Night. DOI: 10.1111 / j.1552-6909.1988.tb00522.x
10. Alessandra Consales, et al. Overcoming Rooming-In Barriers: A Survey on Mothers’ Perspectives. https://doi.org/10.3389/fped.2020.00053
11. Organización Mundial de la Salud. La alimentación del lactante y del niño pequeño. Capítulo Modelo para libros de texto dirigidos a estudiantes de medicina y otras ciencias de la salud. 2010.
12. Aguayo, Arena, et al. Asociación Española de Pediatría. Manual de lactancia materna, de la teoría a la práctica. 2008
13. Ministerio de Salud y Protección Social. Resolución 3280 de 2018. Lineamientos técnicos y operativos de la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud y la Ruta Integral de Atención en Salud para la Población Materno Perinatal.
14. Carlos González, ACPAM. Manual práctico de lactancia materna. Segunda edición. 2008.
15. Fanny Sabillón, Benjamín Abdu. Artículo de revisión. Composición de la Leche Materna. 1997.Recuperado a partir de http://www.bvs.hn/RHP/pdf/1997/pdf/Vol18-4-1997-7.pdf
16. Gómez Gallego, C., Pérez Conesa, D., Bernal Cava, M.J., Periago Castón, M.J., & Ros Berruezo, G.. (2009). Compuestos funcionales de la leche materna. Enfermería Global, recuperado de http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1695-61412009000200020&lng=es&tlng=es. Presentación curso virtual estrategia IAMI Integral . Secretaría Distrital de Salud.
17. Del Ciampo, I. y Del Ciampo, L. (2018). Lactancia materna y los beneficios de la lactancia para la salud de la mujer. Revista Brasileira de Ginecologia e Obstetrícia / RBGO Ginecología y Obstetricia, 40 (06), 354–359. doi:10.1055 / s-0038-1657766
18. Malagón G, Reynales J, Calderón G. Salud Pública, conceptos, aplicaciones y desafíos. 3ª edición. Editorial Panamericana, Colombia 2020.
19. Organización Mundial de la Salud (OMS), Organización Panamericana de la Salud (OPS) y Fondo de las naciones Unidas para la Infancia (UNICEF). Consejería en Lactancia Materna: Curso de Capacitación. Manual del participante. 1993.
20. Secretaría Distrital de Salud. Grupo materno perinatal. «Guía metodología para el desarrollo del curso de preparación para la maternidad y paternidad». 2019.
21. Ramírez Amparo. Md. Ginecoobstetra. Subred Sur Occidente ESE. Presentación: Problemas asociados a la lactancia materna. 2019.
22. Secretaría Distrital de Salud. CEDEIS. Curso virtual de la estrategia IAMII. 2019.
23. Ministerio de Salud y Protección Social – PMA. Manual para la extracción, conservación, transporte y suministro de la leche materna. 2013.
24. Ministerio de Salud y Protección Social. AIEPI – Atención integrada alas enfermedades prevalentes de la infancia. 2016.
25. Estrategia mundial para la alimentación del lactante y del niño pequeño. Unicef-OMS 2003.
26. Organización Mundial de la Salud (OMS), Fondo de las Naciones para la Infancia (UNICEF). Razones médicas aceptables para el uso de sucedáneos de leche materna. 2009.
Las GABAS deben constituirse en la columna vertebral de la información, educación, asesoría y orientación en alimentación y nutrición en el país, considerando su diversidad regional.
En Colombia, el resultado del proceso de construcción es un documento soportado en evidencia científica, orientado desde una perspectiva étnico territorial y que responde a la metodología la FAO.

El bebé necesita más aportes de energía y nutrientes que deben garantizarse con la introducción de alimentos de manera adecuada, tanto en cantidad como en calidad.
Estos alimentos deben ser variados, frescos y naturales, sin adición de sal, ni azúcar. Este periodo de transición a otros alimentos es de gran vulnerabilidad pues si las prácticas de alimentación no son apropiadas, los niños están expuestos a sufrir malnutrición tanto por déficit de consumo de alimentos -llevando a la desnutrición- como por exceso en el consumo de alimentos -llevando a sobrepeso y obesidad-; de igual manera, aumenta el riesgo de infecciones y enfermedades. Para ello, deben garantizarse la preparación y almacenamiento seguro de los alimentos complementarios.
Guía práctica sobre la textura, frecuencia y cantidad de alimentos para niños 6 a 23 meses de edad, que reciben lactancia materna a demanda
|
Edad
|
Kcal/ día más lactancia materna
|
Textura
|
Frecuencia
|
Cantidad de alimentos por comida
|
|---|---|---|---|---|
|
6-8 meses
|
200
|
Papillas espesas, alimentos aplastados. comida en puré
|
2-3 comidas/día
Según apetito, 1-2 refrigerios |
Iniciar con 2-3 cucharadas por comida e incrementar gradualmente a 1/2 vaso o taza de 250 ml
|
|
9-11 meses
|
300
|
Alimentos finamente picados, aplastados y alimentos que el niño pueda coger con las manos
|
3-4 comidas
Según apetito 1-2 refrigerios |
1/2 vaso o taza o plato de 250 ml
|
|
12-23 meses
|
550
|
Alimentos de la familia
|
3-4 comidas
Según apetito 1-2 refirgerios |
3/4 a un vaso o taza o plato de 250 ml
|
Fuente: MSPS, UNAL, OPS. Lineamientos técnicos de alimentación complementaria para niños y niñas de 6 a 23 meses de Colombia. Convenio 519. Pág. 176.
Para favorecer la salud y nutrición de los niños, ofrezca a partir de los seis meses de edad alimentos variados, frescos y naturales, preparados en el hogar y continúe amamantando hasta los 2 años o más.
A continuación se detalla la información mostrada en el documento » Guías alimentarias basadas en alimentos para mujeres gestantes, madres en período de lactancia y niños y niñas menores de 2 años en Colombia»: págs 7- 13. Fuente: https://www.icbf.gov.co
Tener en cuenta:
|
|
Señales de hambre
|
Señales de saciedad
|
|---|---|---|
|
Nacimiento hasta los 5 meses
|
Despierta y se sacude.
Chupa el puño. Llora o hace berrinche. Abre la boca cuando se le alimenta para indicar que quiere más leche materna. Sonríe, mira al cuidador, hace sonidos guturales mientras come para indicar que quiere más. |
Aprieta los labios.
Voltea la cabeza. Disminuye o detiene la succión. Escupe el pezón o se queda dormido cuando está lleno. Puede distraerse o prestar más atención a su entorno. |
|
De 6 a 8 meses
|
Acerca la cabeza a la cuchara o intenta llevar la comida a la boca.
Señala la comida. |
Come más lento.
Empuja la comida hacia afuera. |
|
De 9 a 11 meses
|
Quiere alcanzar la comida.
Expresa deseo por comida específica con palabras o sonidos. Señala la comida. Se emociona cuando ve comida. |
Cierra la boca o escupe la comida.
Sacude la cabeza para indicar que no quiere más. |
|
De 12 a 24 meses
|
Combina frases con gestos como “quiero eso” y señala los alimentos.
Puede llevar a los padres a la cocina y señalar la comida o bebida que quiere. |
Utiliza palabra como “acabé”, “ya”, “no más”.
Juega con la comida o la lanza cuando está lleno. |
Fuente: Adaptado de Guías de alimentación para niñas y niños menores de dos años: Un enfoque de crianza perceptiva, Pérez-Escamilla, Segura-Pérez Sofia, 2017
El objetivo de las Guías Alimentarias es contribuir al fomento de estilos de vida saludables, al control de deficiencias o excesos en el consumo de alimentos y a la reducción del riesgo de enfermedades relacionadas con la alimentación, a través de mensajes comprensibles y buscan orientar a familias, educadores, asociaciones de consumidores, medios de comunicación e industria de alimentos, entre otros actores sociales.

Fuente: https://www.icbf.gov.co/nutricion/guias-alimentarias-mayores-2-anos