Acciones prioritarias durante las primeras 24 horas de vigilancia intrahospitalaria del recién nacido

Cuidados de las primeras 24 horas de vida y egreso seguro
A continuación, se detallan las acciones más importantes que deben realizarse durante este período:
Valoración inicial y anamnesis dirigida
• Indagar con los padres o cuidadores sobre la evolución inmediata del recién nacido:
• Inicio y eficacia de la lactancia (succión, agarre, frecuencia, tolerancia).
• Dificultad respiratoria, cianosis, irritabilidad o letargia.
• Emisión de orina y eliminación de meconio.
• Signos de alarma o inquietudes de los padres.
• Esta información ayuda a detectar complicaciones metabólicas, infecciosas o gastrointestinales.
Control térmico
- Verificar y registrar tanto la temperatura corporal del recién nacido como la temperatura ambiental de la unidad de atención, garantizando condiciones térmicas adecuadas para evitar hipo o hipertermia.
- En caso de tendencia a hipotermia debe promoverse el contacto piel a piel y el alojamiento conjunto, así como evitar corrientes de aire o exposición innecesaria durante los procedimientos.
Examen físico general completo
- Realizar una evaluación clínica detallada que incluya:
• Determinación de la edad gestacional y clasificación del recién nacido (pretérmino, término o postérmino; adecuado, pequeño o grande para la edad gestacional).
• Examen físico completo, evaluación de la cadera y valoración de signos de hipoglicemia, ictericia, dificultad respiratoria, trauma obstétrico o malformaciones congénitas.
• Vigilancia del estado del muñón umbilical, descartando signos de infección o sangrado.
• Evaluación integral de la transición neonatal y la adaptación a la vida extrauterina.Control de signos vitales y tamizaje de cardiopatías congénitas crítica- Se debe realizar una evaluación completa de los signos vitales, incluyendo la medición de la saturación de oxígeno por pulsioximetría preductal (miembro superior derecho) y postductal (miembro inferior).
- Registrar la presión arterial en las cuatro extremidades, con el fin de identificar diferencias significativas entre miembros superiores e inferiores, lo cual puede sugerir la presencia de una coartación de la aorta.
- Este tamizaje está recomendado únicamente para recién nacidos estables, sin requerimiento de oxígeno, sanos y con edad gestacional mayor a 35 semanas.
- El tamizaje debe realizarse a las 24 horas de vida y repetirse una sola vez (único retamizaje) si el recién nacido continúa hospitalizado.

Detección de exposición prenatal a sustancias
- Debe indagarse sobre el consumo materno de alcohol, tabaco o drogas psicoactivas durante el embarazo.
- Ante la sospecha de síndrome de abstinencia neonatal o síndrome de alcoholismo fetal, se debe garantizar la valoración por pediatría o neonatología y asegurar la atención en unidad neonatal antes del egreso.
Vigilancia de condiciones higiénicas y de abrigo
- Verificar que el recién nacido se mantenga adecuadamente vestido, con ropa limpia, seca y térmicamente apropiada.
- Se debe evitar el uso de elementos inadecuados o accesorios que puedan causar lesiones cutáneas o dificultar la termorregulación.
Revisión de resultados de laboratorio y tamizajes
- Confirmar la disponibilidad y resultados de:
- Hemoclasificación neonatal.
- Tamizaje de TSH neonatal y otros tamizajes metabólicos, según disponibilidad institucional.
- Exámenes maternos de cultivo rectovaginal (Estreptococo del grupo B), hepatitis B, toxoplasma, VIH y sífilis, verificando su documentación y resultados.
Esquema de vacunación al nacimiento
Aplicar las vacunas correspondientes:
- Hepatitis B (primera dosis).
- BCG contra tuberculosis, excepto en hijos de madre con VIH, menores de 2000 gramos o en sospecha de inmunodeficiencia dónde está contraindicada
Tamizaje visual
- Realizar evaluación básica de la función visual mediante inspección ocular directa y reflejo rojo retiniano.
- Cualquier alteración en la simetría, coloración o reflejo debe ser remitida a valoración oftalmológica.


Tamizaje auditivo
- Debe realizarse mediante emisiones otoacústicas (EOA) o respuesta auditiva del tallo cerebral (RATEA), idealmente a las 24 horas de nacido o antes del egreso hospitalario.
- Si no es posible realizarlo durante la hospitalización, debe garantizarse la ruta de referencia para su realización antes del primer mes de vida.
Tamizaje metabólico básico
- Debe efectuarse preferiblemente entre entre las 24 a 48 horas de vida o antes del alta hospitalaria, siguiendo los lineamientos del programa nacional de tamizaje neonatal.
Suplementación con hierro
- Entregar a la familia la fórmula si cumple criterios de suplementación de hierro profiláctico,brindando orientación sobre su administración.
Educación a padres y cuidadores
Brindar educación integral y personalizada sobre:
• Lactancia materna exclusiva y técnica adecuada.
• Cuidados de puericultura: baño, vestido, cuidado del ombligo, prevención de infecciones y estimulación temprana.
• Evitar exposición a humo de cigarrillo y uso de objetos o accesorios inseguros (fajeros, mitones, azabaches, botones, entre otros).
• Evitar accidentes en casa.
• Sueño del recién nacido y medidas para evitar el Síndrome de Muerte Súbita del Lactante.
• Reconocimiento de signos de alarma que requieren consulta inmediata.
• Uso correcto del carné de salud infantil y participación en las actividades de la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud de la Primera Infancia.
• Debe verificarse que los padres comprendan las recomendaciones y sepan identificar los signos de alarma antes del egreso.
Condiciones maternas y familiares
El alta debe considerar:
- Acceso a servicios de salud, transporte y comunicación.
- Evaluación de factores psicosociales y ambientales.
- Valoración por trabajo social en casos de consumo de sustancias, violencia o escasa red de apoyo.
Certificación y trámites administrativos
- Entregar el certificado de nacido vivo.
- Orientar a los padres sobre el proceso para la expedición del registro civil de nacimiento.
Identificar criterios de remisión
- Remitir al recién nacido a una institución de mayor complejidad cuando presente signos clínicos de alarma, alteraciones en los tamizajes, factores de riesgo maternos o neonatales que requieran manejo especializado.
Vigilancia de ictericia neonatal
- Evaluar la presencia de ictericia visualmente cada dos horas y, de ser posible, realizar medición transcutánea antes del alta hospitalaria, de acuerdo con el protocolo institucional.


Tamizajes del recién nacido:

Tamizaje de cardiopatías
El tamizaje de cardiopatías está descrito en la Resolución 207 sin embargo la Academia Americana de pediatría propuso unos cambios en el 2025
- El propósito es detectar tempranamente cardiopatías congénitas críticas (CCHD), muchas veces no evidentes por ecografía prenatal ni examen físico, evitando así que recién nacidos sean dados de alta sin diagnóstico y luego presenten descompensación severa o muerte súbita.
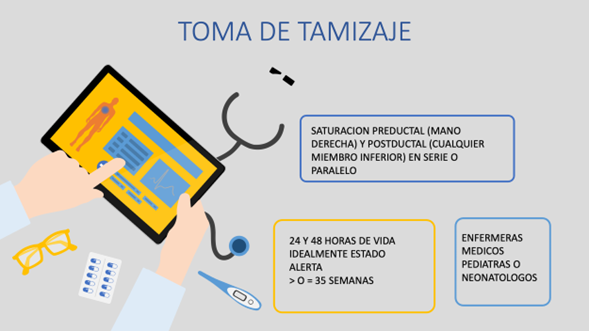
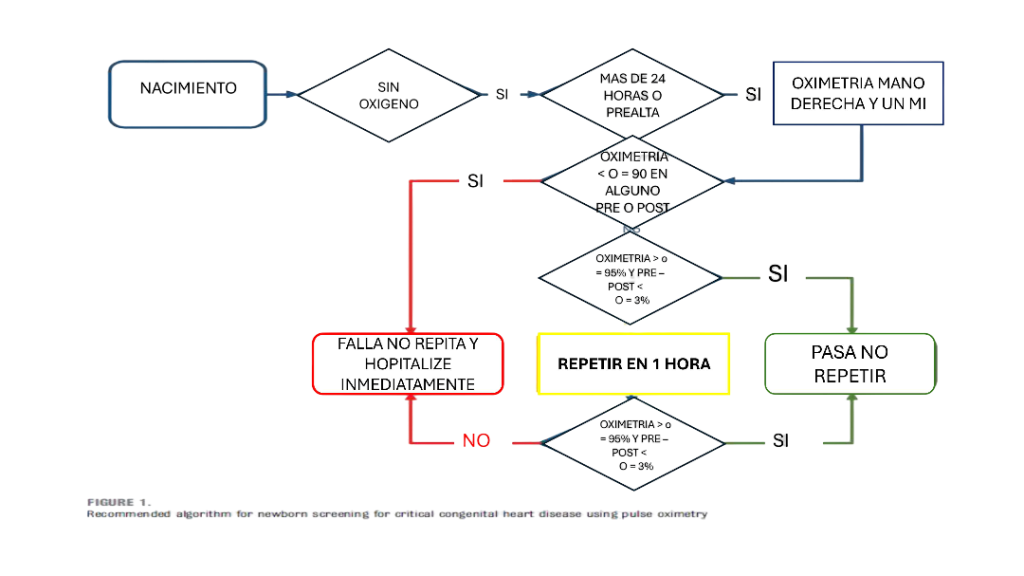
- El tamizaje se realiza mediante oximetría de pulso, preductal y postductal en recién nacidos 35 semanas con el recién nacido tranquilo, despierto.
- Se excluyen del tamizaje los recién nacidos prematuros puesto que ellos ya se consideran población de riesgo y requieren una atención integral que implica monitorización invasiva o no invasiva (según el estado clínico del paciente) y a que pueden presentar hipoxemia por inmadurez orgánica relacionada con la prematuridad, lo cual va a producir inmediatamente un resultado positivo del tamizaje.
- Será interpretado por un profesional en neonatología, profesional en pediatría o profesional en medicina general entrenado en la interpretación de los resultados
En casos de ingreso a la UCIN o uso de oxígeno suplementario, se debe esperar hasta que el neonato haya sido destetado del oxígeno. Si esto no es viable, se debe realizar una ecocardiograma.
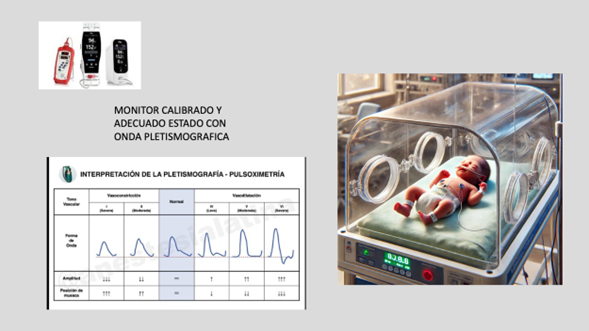
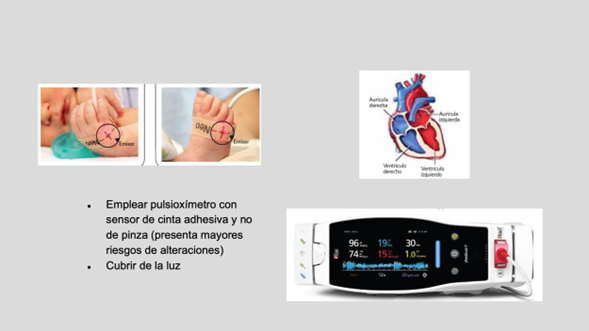
- Emplear un pulsioxímetro adecuado para neonatos, con sonda .
- La señal debe mostrar buena forma de onda pletismográfica.
- Se deben tomar dos mediciones de saturación de oxígeno:
- Preductal: mano derecha
- Postductal: uno de los pies
Las principales actualizaciones son:
- El umbral de pase ahora es ≥ 95 % de saturación en ambas mediciones (pre y post), con una diferencia ≤ 3 % entre ambas. El tamizaje neonatal de cardiopatía congénita para recién nacidos de lugares con una altitud mayor o igual a 1.500 m.s.n.m. el punto de corte es ≥ 92%.(Resolución 207 2024)
- Si no pasa el primer tamizaje, se realiza solo una nueva prueba , a diferencia de las 2 repeticiones anteriores.
Interpretación de resultados
Pasa
- Saturación ≥ 95 % en mano derecha y pie
- Diferencia pre y postductal ≤ 3 %
- Siempre se debe seguir con el examen clínico de rutina.
Falla
- Saturación < 90 % en cualquiera de los sitios, o
- Saturación < 95 % o diferencia > 3 % en dos medidas (primera y nuevo tamizaje) separadas por 1 hora
- Notificar inmediatamente al pediatra responsable
- Investigar posibles causas de hipoxemia (infección, enfermedad pulmonar, hemoglobinopatía, etc.).
- Si no se identifica una causa clara y reversible, realizar ecocardiograma e iniciar consulta con un cardiólogo pediátrico.
Examen físico
- Soplos cardíacos: siempre son considerados patológicos en los recién nacidos.
- Tensión arterial en las 4 extremidades: debe presentar mediciones similares entre las 4 extremidades, con diferencias entre miembros inferiores y superiores que no sean mayores a 10 mm Hg.
- Debe estar respirando el aire ambiente (no tener oxígeno suplementario), estar tranquilo y en un ambiente térmicamente adecuado.
El tamizaje detecta patologías primarias y secundarias :
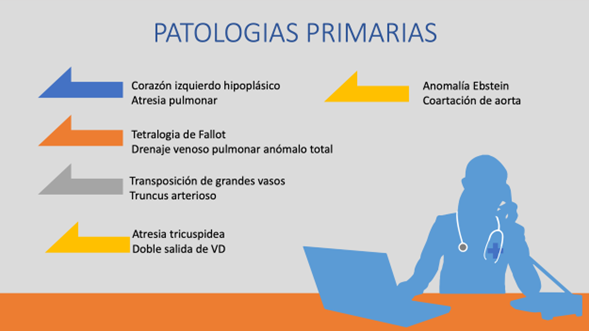

Clasificación de Condiciones Cardíacas y Secundarias
Detalle de Afecciones Cardíacas Congénitas Críticas (CCHD) y Condiciones Secundarias.
| Condiciones básicas (CCHD) | Afecciones secundarias (no CCHD) |
|---|---|
|
|
|
|
| Área | Recomendación | Razón fundamental |
|---|---|---|
| Algoritmo |
|
|
| Estado clínico |
|
|
| Recopilación de datos |
|
|
| Educación |
|
|
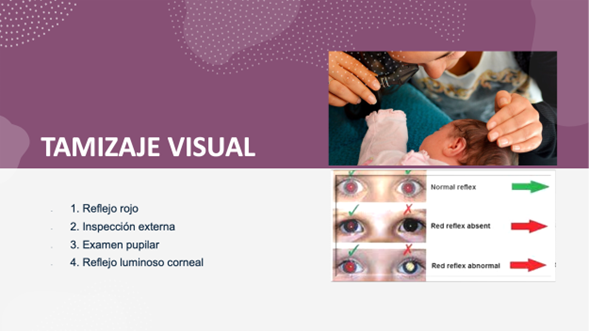
Tamizaje Visual
El tamizaje visual incluye los 4 componentes descritos a continuación:
Tamizaje Neonatal y Criterios de Egreso
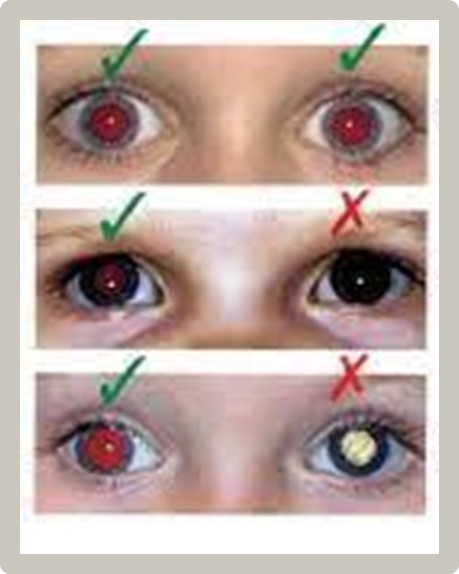
1. Prueba del Reflejo Rojo
Para realizar la prueba del reflejo rojo adecuadamente, el examinador sostiene un oftalmoscopio directo cerca de su ojo con la potencia de la lente en "0". En una habitación oscura, la luz debe dirigirse hacia ambos ojos simultáneamente desde una distancia de 45 a 75 cm.
Opacidades, reflejo disminuido, reflejo blanco/amarillo o asimetría (Brückner) indican derivación urgente a oftalmología pediátrica.
2. Inspección Externa
Evaluación de párpados, pestañas, sistema lagrimal y órbita. Se debe analizar la anatomía facial (distancia interocular, pliegues del epicanto) y posibles anomalías oculofaciales.
Se debe observar la posición de la cabeza (inclinaciones compensatorias) y características inusuales en la familia que sugieran anomalías congénitas.
Evaluación Ocular Detallada
3. Reflejo Pupilar
+Se evalúa tamaño, forma y simetría. Una diferencia de 1mm puede ser clínicamente significativa.
Pupilas redondas, reactivas y simétricas.
Anisocoria o ausencia de respuesta (sugiere daño neurológico).
4. Reflejo Corneano
+Evalúa los nervios V y VII. Se toca suavemente el borde de la córnea con algodón estéril.
Respuesta esperada: Parpadeo bilateral inmediato y simétrico.
Tamizaje Auditivo
a) Emisiones Otoacústicas (EOA)
Método de elección en recién nacidos sanos. Evalúa las células ciliadas externas de la cóclea.
b) Respuesta Auditiva de Tallo Cerebral (RATEA)
Evalúa la vía auditiva hasta el tronco encefálico. Vital en neonatos con riesgo neurológico o paso por UCI.
Casos de Alto Riesgo
Requieren ambas pruebas (EOA + RATEA):
- Antecedentes familiares de hipoacusia.
- Bajo peso al nacer (<2500g) o Prematuro (<37 sem).
- Hiperbilirrubinemia con fototerapia o exanguinotransfusión.
- Infecciones TORCH, Zika o meningitis.
- Estigmas de síndromes (Down, Goldenhar, etc.).
- RN en UCI con requerimiento de oxígeno.
Decisión del Egreso Hospitalario
A. Signos Vitales Estables
- FC, FR, Saturación, T° y perfusión normales >12h.
- Saturación ≥95% (Bogotá ≥92%), diferencial ≤3%.
B. Adecuada Adaptación a la Vida Extrauterina
- Buena succión/deglución. Micción y meconio en <24h.
- Pérdida de peso <7%. Estabilidad térmica.
C. Examen Físico Normal
- Sin dificultad respiratoria, ictericia intensa o patologías.
- Evaluación normal de cordón, piel y tono.
- Reflejos primitivos presentes y simétricos.
D. Tamizajes y Procedimientos
- Tamizaje cardiopatía congénita (pulsioximetría).
- Tamizaje auditivo (EOA / RATEA) o entrega de orden.
- Tamizaje visual básico (Reflejos: corneal, pupilar, rojo).
- Tamizaje metabólico (TSH y errores del metabolismo).
- Vacunación: Hepatitis B y BCG.
- Examen físico final completo.
- Certificado de nacido vivo y registro en historia/carné.
E. Preparación y educación de la familia
El alta solo debe otorgarse cuando los cuidadores:
- Reciban educación: lactancia exclusiva, cordón, baño, abrigo y sueño seguro.
- Identifiquen signos de alarma (fiebre, ictericia, dificultad respiratoria, rechazo alimento, etc).
- Cuenten con condiciones básicas y red de apoyo.
- Dispongan de acceso a salud y transporte.
- Verificación de comprensión mediante diálogo o demostración.
- Cita de control programada (3 a 5 días post-egreso).
- Seguimiento de tamizajes y continuidad de vacunas.

La educación al cuidador reduce reingresos hospitalarios.
Alertas Críticas y Signos de Alarma
Situaciones en las que No Debe Darse Egreso
Signos de Alarma: Indicaciones para Padres y Cuidadores
Se considera un signo de alarma y debe consultar por urgencias en presencia de alguno de los siguientes:
- Si presenta coloración morada alrededor de los labios.
- Signos de dificultad respiratoria (aleteo nasal, hundimiento de costillas, respiración rápida).
- Si deja de respirar.
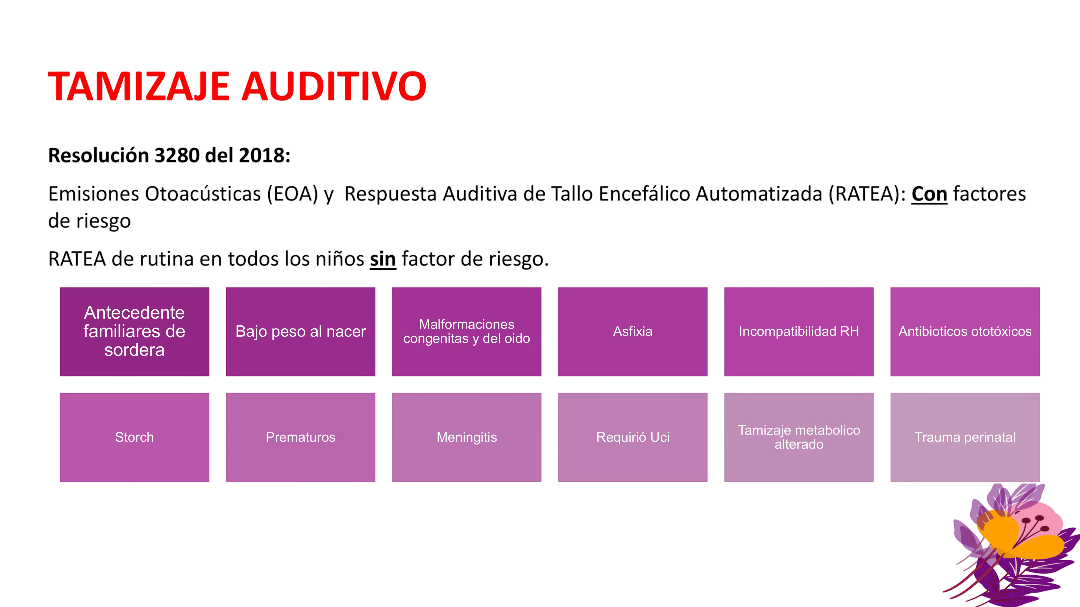
- Si presenta deposiciones líquidas abundantes, con moco o con sangre.
- Si presenta deposiciones blancas.
- Si el abdomen se distiende, impresiona ser doloroso al tocarlo o tiene cambios de color en el abdomen.
- Si permanece más de 4 horas dormido, es difícil despertarlo.
- Fiebre: temperatura mayor de 38 grados.
- Si se pone de color amarillo del pecho hacia abajo, palmas y plantas.


Los recién nacidos saludables comen y duermen durante las 24 horas, no tienen horario, succionan al seno y descansan entre las comidas. No son excesivamente irritables ni tensos o adormecidos. También respiran un poco más rápido que los niños grandes y deben mantener una temperatura en la piel de alrededor de 37 °C. Un pequeño número de bebés tiene problemas con su salud, por lo que los padres deben estar alerta y saber cuándo es grave y cuándo no lo es.
Referencias bibliográficas
REFERENCIA (28) Mahle, W. T., Martin, G. R., Beekman, R. H., Morrow, W. R., Section on Cardiology and Cardiac Surgery, & Committee on Fetus and Newborn. (2025). Newborn screening for critical congenital heart disease: A new algorithm and other updated recommendations: Clinical report. Pediatrics, 155(1), e2023063770. https://doi.org/10.1542/peds.2023-063770